体外受精・顕微授精
生殖補助医療とは?
不妊治療は一般不妊治療(タイミング療法・人工授精など)と生殖補助医療(体外受精・顕微授精など)に分けられます。
「体外受精」とは卵巣から卵を採取し、体の外で受精させ、その受精卵を子宮内に戻す治療です。一般不妊治療では妊娠が困難な方が適応となります。体外受精で受精しない方や高度男性不妊の方には、卵の中に直接精子を注入して受精させる「顕微授精」を行います。

卵巣刺激
当院の卵巣刺激の特徴
⇒当院では、自然に発育した1個の卵子を採卵する「自然周期」による体外受精から、排卵誘発剤の使用を少量に抑えた「低刺激周期」による体外受精、排卵誘発剤で多数の卵子を育てる「調節卵巣刺激」による体外受精まで、患者さまに合わせて治療法を提案させていただきます。また、先進医療を積極的に取り入れることで、患者さまの治療の選択肢の拡充に努めてまいります。現在、卵の発育に合わせ最適なタイミングでの採卵・移植を行えるよう、年末年始以外は年中無休の勤務体制で診療しております。
刺激方法
自然周期法
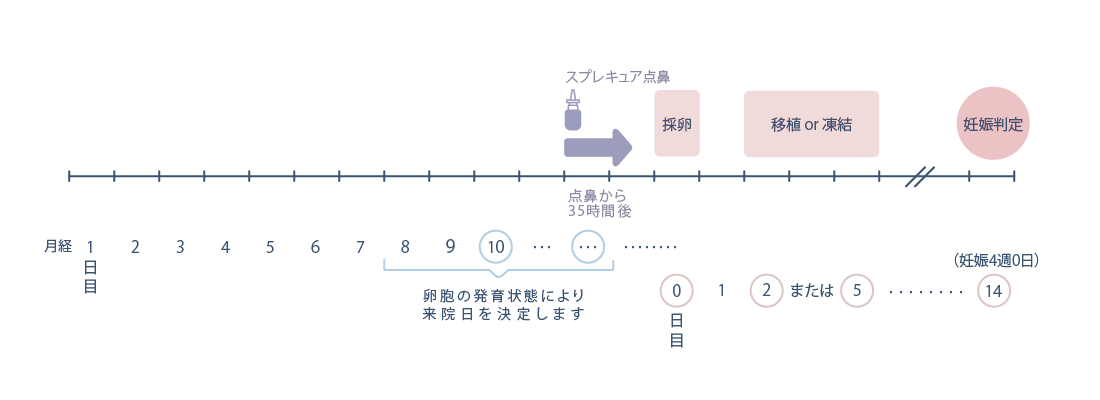
排卵誘発剤を使用しない方法です。自分自身から出る女性ホルモンが卵胞を発育させます。
※横にスワイプして画像を見ることができます。
低刺激法(マイルド法)
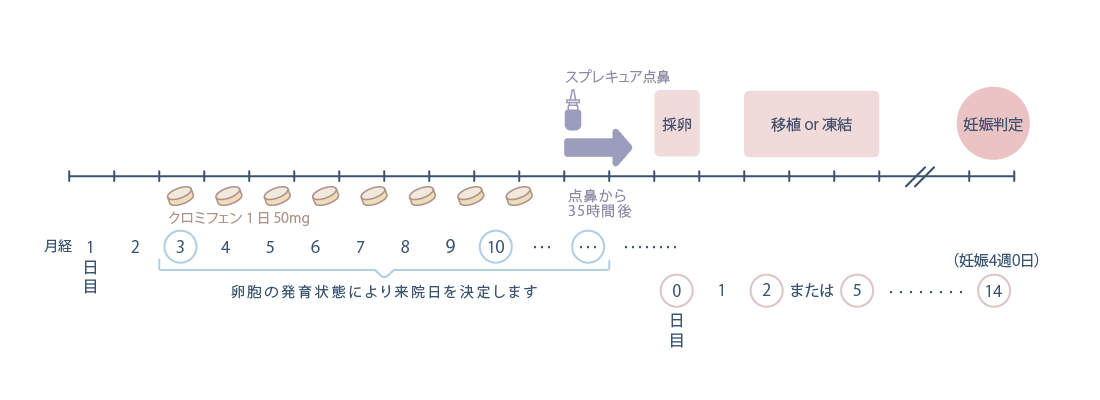
・クロミフェン
クロミフェン(クロミッド)を月経周期3日目から採卵決定日まで内服します。 卵胞発育の状態により、HMG/FSH製剤の注射を1~2回併用することもあります。
※横にスワイプして画像を見ることができます。
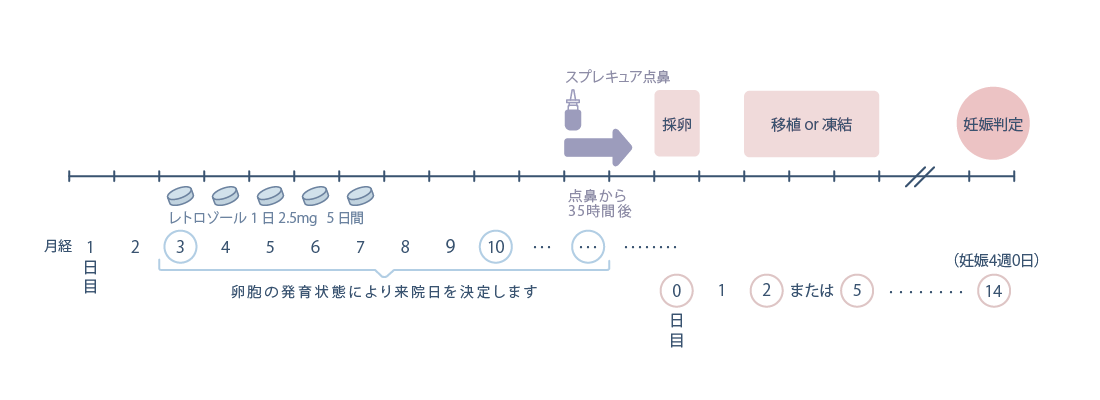
・レトロゾール
レトロゾール(フェマーラ)を月経周期3日目から5日間内服し、卵胞を発育させる方法です。卵胞発育の状態により、HMG/FSH製剤の注射を1~2回併用することもあります。多嚢胞性卵巣症候群(PCOS)などの排卵障害や排卵遅延(月経周期が長い)の方に使用します。
※横にスワイプして画像を見ることができます。
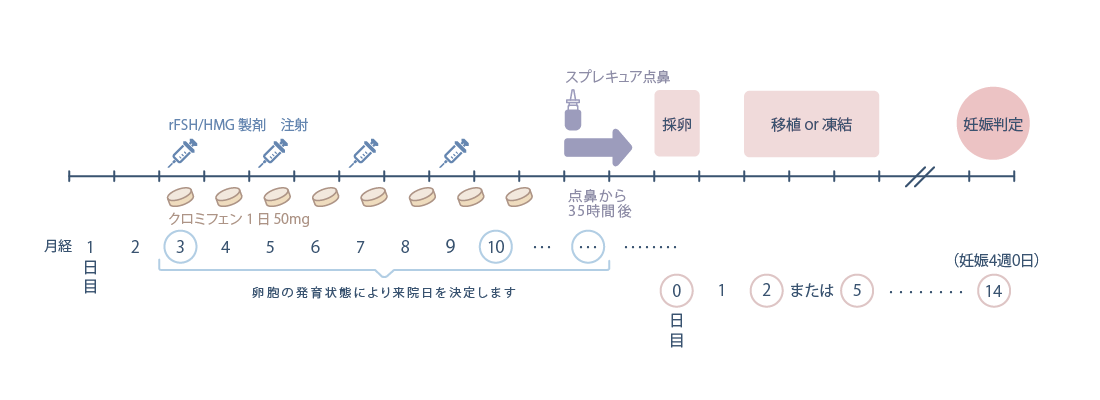
・クロミフェン(+rFSH/HMG)
クロミフェン(クロミッド)を月経周期3日目から内服すると同時に、rFSHまたはHMG製剤を1日おきに注射します。
※横にスワイプして画像を見ることができます。
・レトロゾール(+rFSH/HMG)
レトロゾール(フェマーラ)を月経周期3日目から内服すると同時に、rFSHまたはHMG製剤を1日おきに注射します。
※横にスワイプして画像を見ることができます。
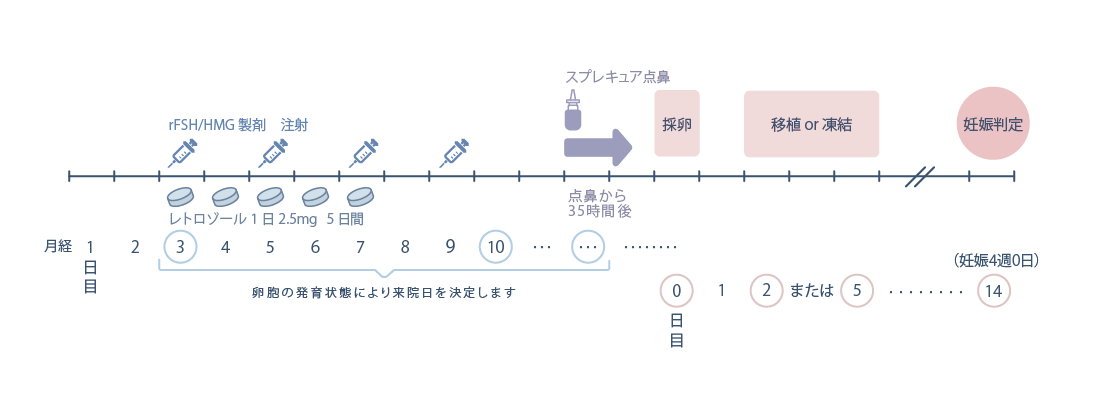
PPOS法
(Progestin-primed Ovarian Stimulation)
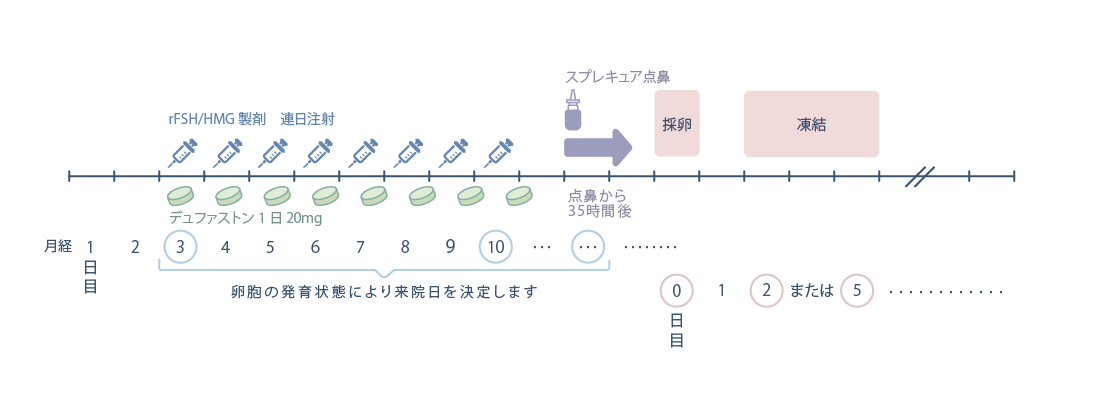
月経周期3日目からrFSHまたはHMG製剤を連日注射して卵胞を発育させる方法です。排卵抑制のためプロゲステロン製剤(デュファストン)を月経周期3日目から採卵決定日まで内服します。自然・低刺激法にて排卵コントロールが困難な方、妊孕性温存療法をご希望のがん患者さま、PGT-A予定の患者さまには、PPOS法を選択する場合があります。この方法は新鮮胚移植ができないデメリットがあります。
※横にスワイプして画像を見ることができます。
トリガーについて
卵子が成熟するためにはLH(黄体化ホルモン)の上昇が必要で、このLHを上昇させるための薬剤投与をトリガーと呼びます。トリガーとして当院ではGnRHアゴニスト点鼻薬(スプレキュア)を使用します。これにより、自然排卵と同様に自身からのLH分泌を促します。トリガーとしてhCG製剤の注射がありますが、作用が強力なためOHSSや卵巣腫大が遅延するリスクがあります。当院では必要な患者さんに限定して使用しています。トリガー後、35〜36時間後に採卵を行います。

採卵・採精
採卵
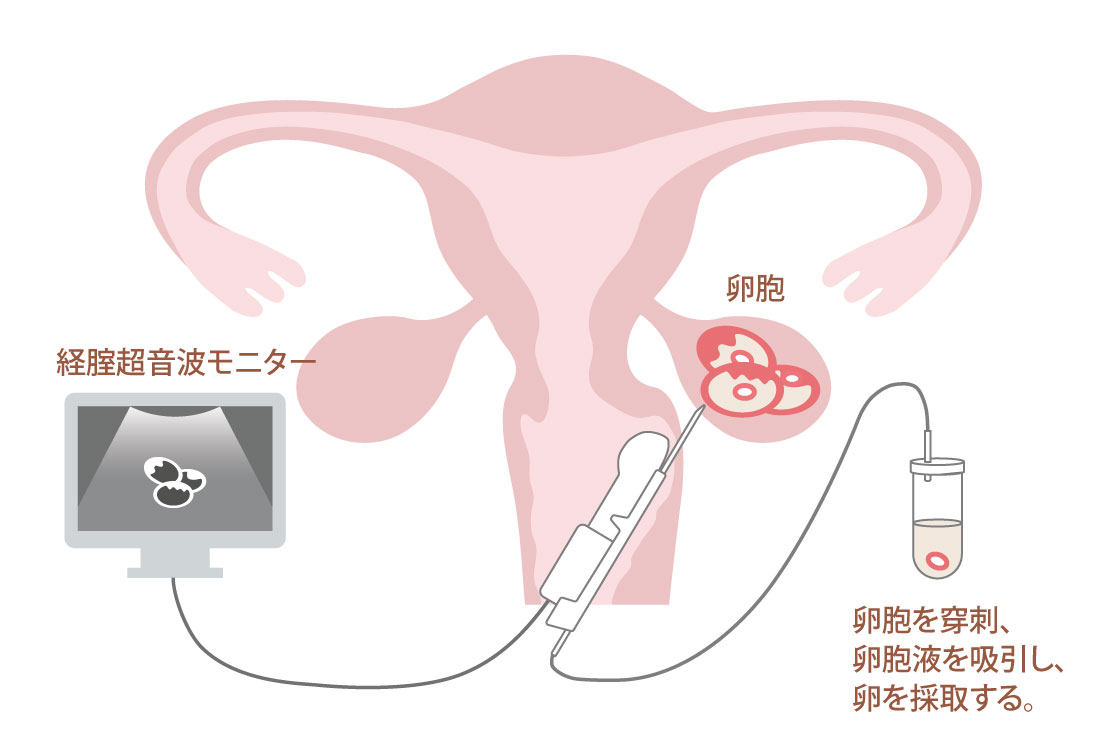
「採卵」とは針を用いて、卵巣内で育った卵胞から卵胞液を吸引して卵を採取することです。
通常の超音波検査をするように、モニター画面で卵巣を見ながら、超音波プローベに細い針を添わせて進め、卵胞を穿刺します。
当院で行う自然周期法や低刺激法による体外受精では、穿刺する卵胞数が1個~数個のため、麻酔をしないで採卵を行っています。極細の採卵針を用い、患者さまの痛みをできる限り減らせるよう心がけて処置しております。 麻酔をしないことで副作用の心配もなく、安静が必要ないため採卵後はすぐに帰宅できます。
痛みがご心配な方には、採卵前の鎮痛剤の使用や局所麻酔などもありますのでご相談ください。
採精
採卵日に、旦那(パートナー)さまから精子を採取していただくことを採精と呼びます。 事前に凍結した凍結精子を融解して使用することもあります。

媒精
卵子と精子を出会わせて受精させることを「媒精」と呼びます。通常の体外受精と顕微授精の2通りがあります。
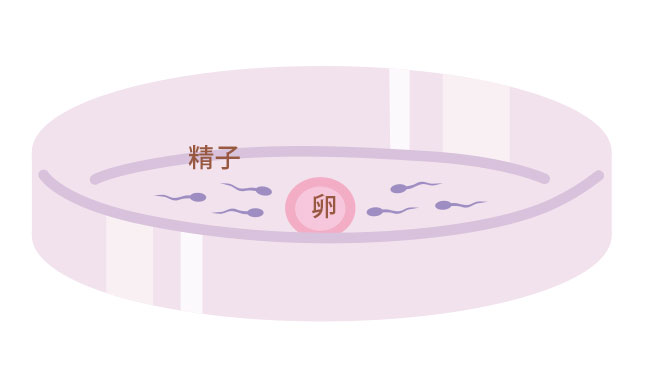
体外受精(conventional IVF)
採卵にて採取した卵子と、精液処理を行った後の運動性が高い精子を培養液内で一緒にします。卵子に精子をふりかけるイメージです。精子が卵子の中へ侵入することで受精が起こります。
顕微授精(ICSI)
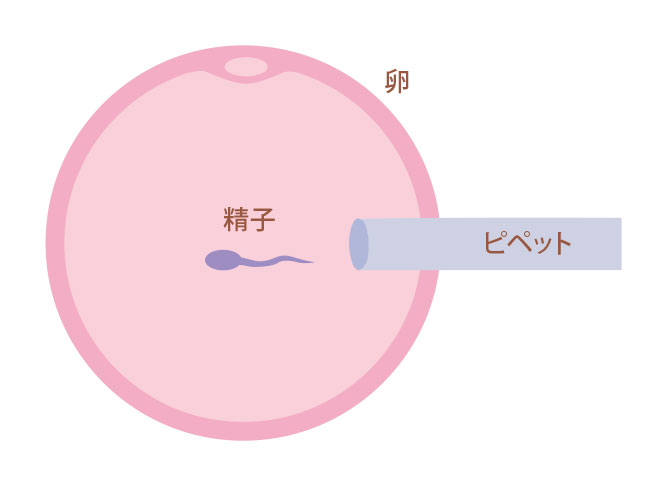
顕微鏡下で状態の良い1つの精子を選んで、細いガラス管(ピペット)を用いて卵子の細胞質内に注入して受精させる方法です。
当院では全例ピエゾICSIと呼ばれる方法で行っています。先端が平坦なピペットを振動させ卵子の細胞膜に穴を開ける方法で、従来法と比較し卵子への負担が軽減し、正常受精率が上昇します。
また、当院では紡錘体を観察できる機器を導入しており、顕微授精に適した時期を同定し、ピペットによる紡錘体の損傷を防ぐことができ、より安全で確実な顕微授精を目指しています。
顕微授精を行っても受精しない(受精障害)場合、顕微授精後に卵子活性化(カルシウムイオノフォア処理)を行い、受精率の改善を図ります。
精子無力症や精巣内精子採取法(TESE)で回収された精子などで、運動精子が確認できない場合、精子活性化処理を行います。また、非運動精子で精子の生存を調べる方法として精子膨化試験(HOST)を行っています。
胚培養
正常受精した受精卵は「胚」と呼ばれます。
受精確認の翌日(媒精から2日目)には細胞分裂(分割)が始まります。胚は分割を繰り返しながら発育し、媒精後 2〜3 日の胚を「分割期胚(初期胚)」、5~6日ごろの胚を「胚盤胞」と呼びます。
胚は、温度とガス濃度をコントロールし、体内と似た環境を作ることができるインキュベーターという機械の中で、専用の培養液内で培養します。
胚移植・胚凍結
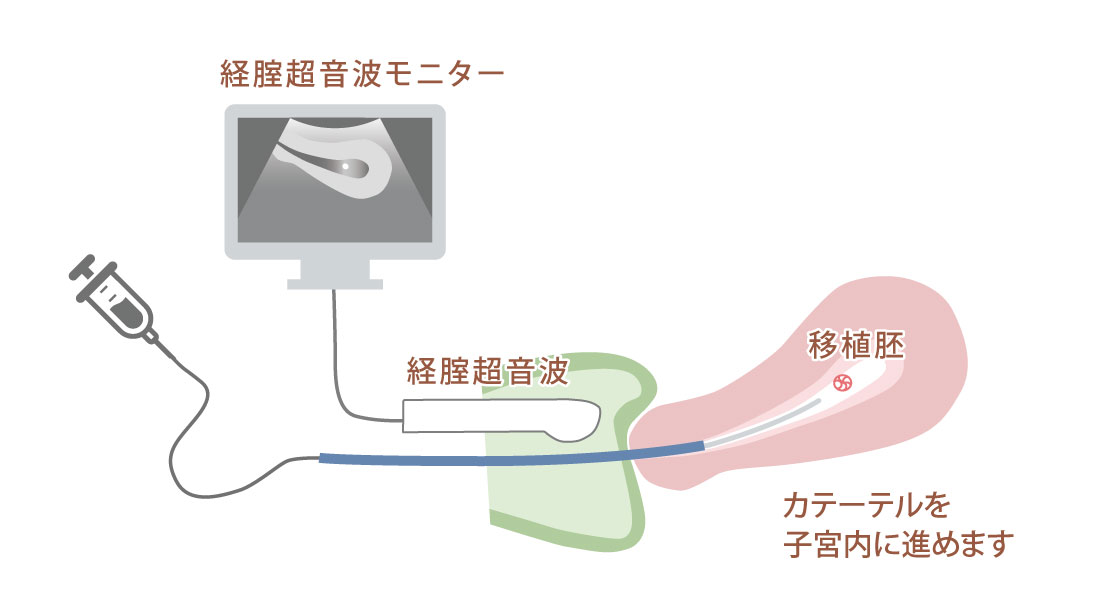
胚移植
胚の着床しやすいホルモン状態と子宮環境が整った時、胚を子宮内に戻すことを胚移植と呼びます。 採卵周期に移植することを「新鮮胚移植」と呼び、凍結した胚を融解して移植することを「融解胚移植」と呼びます。分割期胚移植と胚盤胞移植があり、胚移植方法は、患者さまや胚の状態により選択します。胚移植はカテーテルという細い管を用いて行います。カテーテル内に移植する胚を入れ、子宮内に注入します。当院では経腟超音波で子宮内膜を観察しながら(経腟超音波ガイド下)胚移植を行っており、所要時間は5~10分程度です。
胚が着床する際、透明帯と呼ばれる胚を取り囲む殻を破り、孵化した状態で子宮内膜に着床します。透明帯の一部を切開し、孵化を補助し、着床率上昇を期待する技術をアシステッドハッチング(孵化補助:AHA)と呼びます。当院ではレーザーによるAHAを選択しており、胚盤胞の融解胚移植時に勧めています。
胚凍結
採卵周期に胚が複数採れた場合や移植しない場合に、胚を凍結保存し、次周期以降に移植します。分割期胚凍結と胚盤胞凍結の方法があり、患者さまや胚の状態により選択します。 当院は超急速ガラス化保存法を用いて胚を凍結処理しています。
妊娠判定
採卵から14日後に血液検査を行い、妊娠の有無を判定します。
